- Beyin Temelli Öğrenme
- Çocuklarda Dikkat Eksikliği ve Hiperaktivite Bozukluğu (DEHB)
- 1. Çocuklarda Gecikmiş Konuşma ve Psiko-Konuşma Gecikmesi
- 5. Disortografi Çocuklarda Yazım Bozukluğu ve Çözüm Yolları
- 1. Duyu Bütünleme Nedir ?
- Ergoterapi Nedir? Temel Bilgiler ve Faydaları
- Migrenli Bireylerde Duyusal Modülasyon ve Ergoterapi Yaklaşımları
- Oyun ve Çocuk Gelişimi Oyun, Ergoterapi ve Gelişim Üzerindeki Etkileri
- 6. Yazma Becerisi
- Bebeklerin İlk Yıl Gelişim Takvimi (0-12 Ay)
4. DEHB (AuDHD) ve Otizm: İki Nörogelişimsel Durumun Kesişim Noktası

DEHB ve Otizm Birlikte Görülebilir mi?
Otizm ve DEHB: Ayrı Dünyaların Kesişimi mi?
Otizm Spektrum Bozukluğu (OSB) ve Dikkat Eksikliği Hiperaktivite Bozukluğu (DEHB), uzun yıllar boyunca psikiyatri ve nörogelişim alanında birbirinden ayrı, hatta bazen birbiriyle çelişen tanı kategorileri olarak ele alındı. Otizm; sosyal etkileşimde zorluklar, tekrarlayıcı davranışlar ve sınırlı ilgi alanları ile tanımlanırken, DEHB; dikkat dağınıklığı, dürtüsellik ve hiperaktivite ile öne çıkan bir bozukluk olarak sınıflandırıldı. Ancak son yıllarda bu tanıların bu kadar “keskin çizgilerle” ayrılmasının gerçeği yansıtmadığı anlaşılmaya başlandı.
Neden Bu Kadar Geç Fark Edildi?
Geleneksel tanı sistemleri, her iki bozukluğu da sanki birbirini dışlıyormuş gibi ele alıyordu. Yani geçmişte, bir birey otizm tanısı aldıysa, DEHB tanısı otomatik olarak dışlanıyordu – ya da tam tersi. Bu yaklaşım, özellikle karmaşık belirtiler gösteren bireylerde tanının eksik veya hatalı konmasına neden oluyordu. Üstelik bu tutum, sadece klinik değerlendirmeleri değil, aynı zamanda bilimsel araştırmaları da sınırlıyordu. Otizmli bireylerin dikkat sorunları “ikincil belirti” olarak yorumlanıyor; DEHB’li bireylerin sosyal iletişim zorlukları ise yeterince ciddiye alınmıyordu.
2013: Paradigma Değişimi ve DSM-5
Bu ikilemi çözmek adına önemli bir adım, Amerikan Psikiyatri Birliği’nin 2013 yılında yayımladığı Tanı ve İstatistik El Kitabı’nın beşinci versiyonu (DSM-5) ile atıldı. Bu versiyonda yapılan en kritik değişikliklerden biri, Otizm Spektrum Bozukluğu ve DEHB’nin artık birlikte tanı alabilmesine imkân tanınmasıydı. Artık bir birey hem otizm tanısı hem de DEHB tanısı alabiliyor ve bu durum “karşılıklı dışlama” kuralı ortadan kalkmış oluyordu.
Bu değişiklik yalnızca tanı sistemini değil, klinik uygulamaları ve bilimsel çalışmaları da doğrudan etkiledi. Artık araştırmacılar bu iki durumun birlikte görülmesini “istisna” değil, incelenmesi gereken bir “fenomen” olarak değerlendirmeye başladı (Taurines et al., 2012).
Klinik Pratikte Ne Değişti?
DSM-5 sonrası dönemde, özellikle çocuk psikiyatrisi ve gelişimsel pediatri alanlarında çalışan uzmanlar, belirtileri yalnızca tek bir tanı altında toplama eğiliminden uzaklaşmaya başladılar. DEHB’li bir çocukta otizme özgü sosyal beceri zorlukları görülmesi ya da otistik bir bireyin dikkat ve dürtü kontrolü sorunları yaşaması artık “görmezden gelinmesi” gereken bir durum değil. Bu çift tanı durumu, daha bütüncül bir değerlendirme ve destek yaklaşımını da beraberinde getirdi.
Tanının Ötesinde: Gerçek Yaşamda Yansımaları
Gerçekte, DEHB ve Otizm’in birlikte görülmesi, bireylerin günlük yaşamda karşılaştıkları zorlukları daha da karmaşık hale getirebilir. Bu bireyler genellikle hem dikkat ve dürtü kontrolü sorunları hem de sosyal iletişim ve duyusal farklılıklarla mücadele ederler. Bu nedenle yalnızca tanısal değil, aynı zamanda fonksiyonel destek modellerinin de yeniden yapılandırılması gereklidir.
Bilimsel Veriler Ne Diyor?
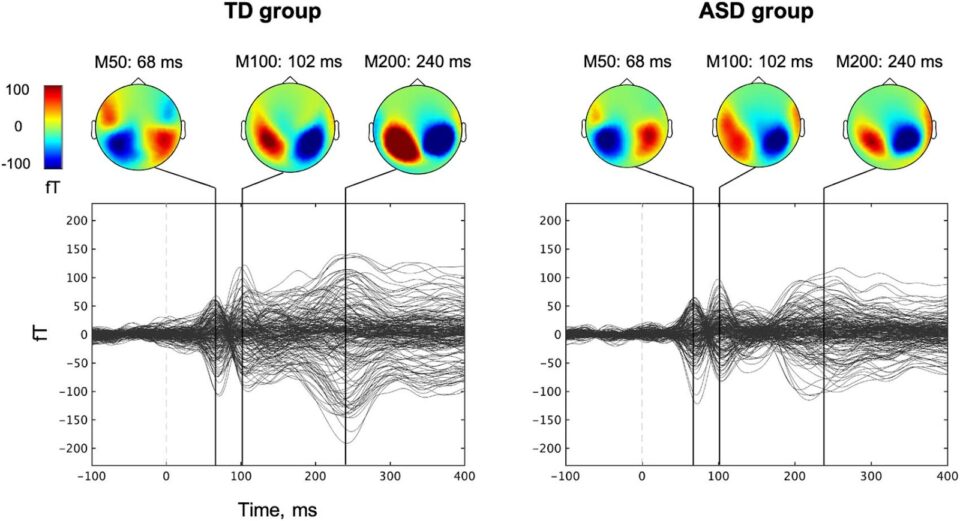
Bu tanısal açılım, genetik ve nörobiyolojik araştırmalarla da desteklenmiştir. İkiz çalışmaları, genetik analizler ve beyin görüntüleme teknikleri ile yapılan çok sayıda araştırma, otizm ve DEHB arasında güçlü bir biyolojik ve genetik örtüşme olduğunu ortaya koymaktadır. Özellikle dopamin sistemi, yürütücü işlevler ve dikkat devreleri gibi beyin bölgelerinde benzer işleyiş bozuklukları tespit edilmiştir (Sokolova et al., 2017; Rommelse et al., 2010).
AuDHD Nedir?
AuDHD: Nörogelişimsel Kesitte Yeni Bir Kimlik
AuDHD, otizm (Autism Spectrum Disorder – ASD) ve dikkat eksikliği hiperaktivite bozukluğu (Attention-Deficit/Hyperactivity Disorder – ADHD) tanılarına sahip bireyleri tanımlamak için kullanılan, henüz resmi tanı sınıflandırmalarında yer almayan ancak nörodiverjan topluluklar tarafından yaygın şekilde benimsenmiş bir terimdir. Kelime, Autistic ve ADHDer kavramlarının birleşiminden oluşur ve her iki tanının özelliklerini bir arada taşıyan bireylerin kimliğini vurgular.
Tıbbi literatürde “AuDHD” henüz resmi bir kategori olarak tanımlanmamış olsa da, klinik gözlemler, deneyim temelli veriler ve bilimsel araştırmalar, bu kimliğin varlığını ve önemini net bir şekilde ortaya koymaktadır. Nöroçeşitliliği bir “farklılık” olarak gören yaklaşımlar için AuDHD, yalnızca bir tanı değil, aynı zamanda sosyal ve bireysel bir kimliktir.
AuDHD’nin Tipik Özellikleri Nelerdir?
AuDHD’li bireyler, otizm ve DEHB’ye ait bir dizi özelliği aynı anda deneyimleyebilir. Bu durum, semptomların birbirini etkilemesine ve farklı şekillerde ortaya çıkmasına neden olabilir. Bazı yaygın özellikler şunlardır:
| Alan | Otizm Özellikleri | DEHB Özellikleri | AuDHD’de Gözlenenler |
|---|---|---|---|
| Dikkat | Detaylara takılma, özel ilgi alanlarına yoğun odak | Dikkat dağınıklığı, konu değiştirme | Hem hiperfokus hem de dikkat dağınıklığı döngüleri |
| İletişim | Sözel olmayan ipuçlarını algılamada zorluk | Düşünmeden konuşma, söze girme | Sosyal ipuçlarını kaçırma + düşünmeden tepki verme |
| Dürtüsellik | Kontrollü ve rutin yapılar tercih edilir | Dürtüsel davranışlar, sabırsızlık | Rutinlere bağlı kalma isteği ile dürtüsellik çatışması |
| Duyusal Hassasiyet | Gürültüye, ışığa veya dokunmaya aşırı duyarlılık | Hareket ihtiyacı, beden farkındalığında azalma | Hem duyusal aşırı yüklenme hem de motor huzursuzluk |
Bu özellikler yalnızca nöropsikolojik değil; aynı zamanda bireyin günlük yaşantısını, ilişkilerini ve benlik algısını da etkiler. Bu nedenle AuDHD, sadece tanısal değil; yaşantısal, kimliksel ve kültürel bir birleşimdir.
AuDHD Tıbbi mi, Toplumsal mı?
Bazı uzmanlar AuDHD’yi nörogelişimsel bozuklukların bir “alt türü” olarak ele alırken, nöroçeşitlilik hareketi savunucuları bunu bir nörolojik varyant ve aynı zamanda toplumsal bir kimlik olarak değerlendirir. Buradaki temel fark, bireyin nörobiyolojik özelliklerinin bir eksiklik ya da bozukluk olarak değil; nörolojik çeşitlilik içerisinde bir “farklılık” olarak görülmesidir.
Nöroçeşitliliği benimseyen bu yaklaşımda AuDHD:
-
“Tedavi edilmesi gereken bir bozukluk” değil,
-
“Anlaşılması, desteklenmesi ve kapsanması gereken bir durum” olarak tanımlanır.
AuDHD’nin Tanımlanmasının Önemi Nedir?
AuDHD kavramının kullanılması, şu açılardan büyük önem taşır:
-
Tanısal Görünmezliği Azaltır: Geleneksel tanı sistemleri çoğu zaman bireylerin özgün deneyimlerini tanımlamakta yetersiz kalır. AuDHD kavramı, arada kalan bireyleri görünür kılar.
-
Bireyin Kendini Anlamasını Kolaylaştırır: Kişi, hem otistik hem de DEHB’li özelliklere sahip olduğunu fark ettiğinde, bu kavramla özdeşleşerek yaşamını yeniden anlamlandırabilir.
-
Toplumsal Kabulü Artırır: İnsanlar AuDHD terimi aracılığıyla bu tür kesişen nörolojik deneyimlerin normal ve yaygın olduğunu öğrenir.
-
Klinik Desteklerin Kişiselleştirilmesini Sağlar: AuDHD farkındalığı, bireylerin daha uygun ve bütüncül destek hizmetlerine ulaşmasını kolaylaştırır.
Kimler AuDHD’li Olabilir?
AuDHD’li bireyler her yaştan, her etnik kökenden, her cinsiyetten olabilir. Ancak bazı gruplarda tanı alma olasılığı düşüktür:
-
Kadınlar
-
Siyah ve Kahverengi bireyler (BIPOC)
-
LGBTQIA+ topluluğu üyeleri
-
Yetişkinlikte tanı alanlar
Bu bireylerin AuDHD belirtileri sıklıkla maskelenir ya da yanlış yorumlanır. Bu nedenle AuDHD kavramı, yalnızca bir birleşik tanıyı değil, marjinalize edilmiş nöroçeşitli deneyimlerin de görünür hale gelmesini temsil eder.
AuDHD’yi Anlamak, Nöroçeşitliliği Anlamaktır
AuDHD kavramı, geleneksel tanı sistemlerinin ötesinde, insan nörolojisinin çeşitliliğini ve bu çeşitliliğin günlük yaşamdaki yansımalarını anlamamıza yardımcı olur. Her bireyin deneyimi benzersizdir; bu nedenle AuDHD’li bireylerin yaşamlarını anlamak, yalnızca akademik değil, etik ve insani bir sorumluluktur.
Otizm ve DEHB’nin Birlikte Görülme Yaygınlığı
Araştırmalar, Otizm ve DEHB’nin birlikte görülme oranlarının oldukça yüksek olabileceğini göstermektedir:
| Araştırma | Otizmli Bireylerde DEHB | DEHB’li Bireylerde Otizm Özellikleri |
|---|---|---|
| Ronald et al. (2008) | %22 – %83 | %30 – %65 |
| CDC (2023) | %14 | – |
| Sokolova et al. (2017) | Genetik faktörlerde %50-72 örtüşme | – |
Kaynakların büyük bir kısmı, klinik tanı kriterlerinin bireysel farklılıkları yeterince yansıtmadığını ve bu nedenle bazı bireylerin “tanı arası boşluklarda” kaldığını vurgular. Yani, kişi klinik eşiği geçmeyebilir ama belirtileri günlük yaşamını etkileyebilir.
Neden Birlikte Görülüyorlar?
Otizm Spektrum Bozukluğu (OSB) ve Dikkat Eksikliği Hiperaktivite Bozukluğu (DEHB), nörogelişimsel bozukluklar kategorisinde yer alan ve çocuklukta başlayan ancak yaşam boyu etkilerini sürdürebilen iki durumdur. Bu iki bozukluğun sıkça birlikte görülmesi, bilim insanlarının dikkatini çekmiş ve “neden bu kadar sıklıkla birlikte ortaya çıkıyorlar?” sorusunu gündeme getirmiştir. Bugün elimizde bu soruya yanıt vermeye çalışan birkaç güçlü hipotez bulunmaktadır:
1. Genetik Ortaklık: Nörogelişimsel Kardeşlik
Modern genetik çalışmalar, otizm ve DEHB’nin aynı genetik risk faktörlerinden bazılarını paylaştığını ortaya koymuştur. Özellikle ikiz çalışmaları ve aile temelli genetik analizler, bu iki durum arasında %50-72 oranında genetik bir örtüşme olduğunu göstermektedir (Rommelse et al., 2010; Sokolova et al., 2017). Bu bulgular, otizm ve DEHB’nin birbirinden tamamen ayrı bozukluklar değil; aynı genetik arka plandan beslenen iki farklı nörogelişimsel yansıma olabileceği fikrini desteklemektedir.
Örneğin, dopamin taşıyıcısı genleri (DAT1), serotonin düzenleyici genler (5-HTT) ve sinaptik işlevle ilgili bazı genetik varyasyonlar her iki tanıda da ortak olarak görülmüştür. Bu da, benzer genetik yapıların farklı çevresel etkiler altında farklı nörogelişimsel sonuçlar doğurabileceğini düşündürmektedir.
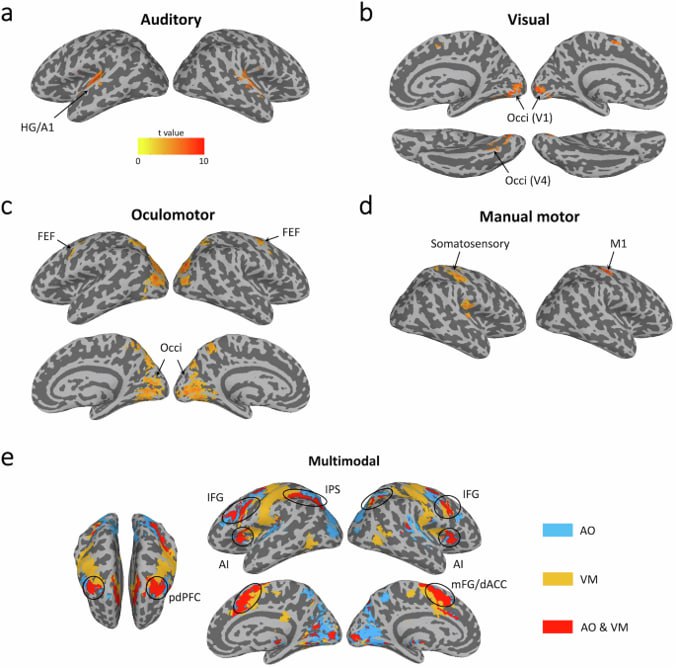
2. Nörobiyolojik Benzerlikler: Beyindeki Paralel Mekanizmalar
Fonksiyonel ve yapısal beyin görüntüleme (fMRI, DTI vb.) çalışmaları, otizm ve DEHB’li bireylerin beyinlerinde benzer aktivite desenleri ve bağlantısallık farklılıkları gösterdiğini ortaya koymuştur. Özellikle şu alanlarda örtüşme dikkat çekicidir:
-
Prefrontal korteks: Yönetici işlevlerden (planlama, organizasyon, problem çözme) sorumlu.
-
Dorsolateral prefrontal alanlar: Dikkat kontrolü ve karar verme süreçlerinde görev alır.
-
Anterior singulat korteks: Dürtü kontrolü ve hata izleme ile ilişkilidir.
-
Default Mode Network (DMN): Hem otizmde hem de DEHB’de bu ağın işlevselliği farklılaşır.
Bu bölgelerdeki nörokimyasal ve yapısal benzerlikler, hem DEHB hem de otizmin dikkat, dürtüsellik ve sosyal biliş gibi ortak alanlarda etkili olmasını açıklayabilir (Christakou et al., 2013).
3. Ortak Davranışsal Özellikler: Dışarıdan Benzer, İçeriden Farklı
Otizm ve DEHB tanısı konan bireylerde davranışsal olarak çakışan bazı belirtiler görülebilir. Bu da tanının karmaşıklaşmasına neden olur. Sıklıkla gözlemlenen ortak belirtiler şunlardır:
-
Dürtüsellik: DEHB’de ani tepkiler ve sabırsızlık görülürken, otistik bireylerde de kontrolsüz davranışlar görülebilir. Ancak kökenleri farklıdır.
-
Dikkat Dağınıklığı: DEHB’de dikkat süresi kısalığı ön plandadır. Otizmde ise ilginin belli alanlara odaklanması (örneğin özel ilgi alanları) dikkat dağınıklığına benzeyebilir.
-
Sosyal Zorluklar: Otizmde sosyal sinyalleri yorumlama güçlüğü baskındır. DEHB’de ise dürtüsellik, dinlememe, söz kesme gibi nedenlerle sosyal etkileşimde zorluk yaşanabilir.
-
Duyusal Hassasiyetler: Her iki durumda da ışık, ses, dokunma gibi duyulara karşı aşırı hassasiyet veya duyarsızlık görülebilir.
Bu örtüşen semptomlar, tanının gecikmesine veya yanlış konulmasına yol açabileceği gibi, bireylerin ihtiyaç duyduğu özgül desteği almalarını da engelleyebilir.
Tanı Süreci ve Zorluklar
Çift Tanı Almanın Önündeki Engeller
Otizm ve DEHB’nin birlikte görülme olasılığı yüksek olmasına rağmen, bu iki tanının birlikte konulması tarihsel olarak uzun süre mümkün olmamıştır. DSM-5’in 2013’te bu durumu kabul etmesine rağmen, hala birçok birey ya yanlış tanı almakta ya da geç tanı sürecinden geçmektedir.
Bu karmaşık tanı sürecinde öne çıkan başlıca zorluklar şunlardır:
1. Tanı Sistemleri Erkek Merkezlidir
Çoğu tanı kriteri, cisgender (doğumda atanan cinsiyetle özdeşleşen) erkek çocuklar üzerinde yapılan araştırmalara dayanır. Bu nedenle kadınlar, non-binary bireyler ve BIPOC (Siyah, Yerli ve Renkli Topluluklar) üyeleri için semptomlar sıklıkla gözden kaçar. Özellikle kız çocukları ve kadınlar, sosyal rollere daha kolay uyum sağladıkları veya semptomlarını “maskelendikleri” için tanı alma oranları düşüktür.
2. Maskelenmiş (Camouflaged) Semptomlar
Bazı bireyler, toplumsal beklentilere uyum sağlamak amacıyla semptomlarını bastırabilir veya görünmez hale getirebilir. Buna “masking” denir. Bu durum özellikle:
-
Sosyal normlara uymaya çalışan otistik kız çocuklarında
-
Dikkat dağınıklığını “başarılı öğrenci” maskesiyle gizleyen gençlerde
-
Duygusal regülasyon sorunlarını içine atan bireylerde görülür.
Maskelenmiş belirtiler, yüzeyde görünmediği için tanı konulmasını geciktirir veya hatalı tanı konulmasına neden olabilir.
3. Klinik Pratikte Nöroçeşitliliğe Duyarsızlık
Birçok uzman, hala otizm ve DEHB’yi klasik tanı kalıplarına göre değerlendirmektedir. Oysa bireylerin yaş, toplumsal cinsiyet, kültürel arka plan, eğitim düzeyi ve yaşam deneyimleri semptomların ifadesini doğrudan etkiler. Ancak bu nüanslar çoğu zaman göz ardı edilmektedir.
Neden Deneyimli Bir Uzman Gerekli?
Tanı süreci yalnızca semptom kontrol listesi ile yapılacak bir işlem değildir. Bu sürecin aşağıdaki unsurları içermesi gerekir:
-
Gözlem temelli değerlendirme
-
Nöropsikolojik testler
-
Aile ve öğretmen geri bildirimleri
-
Travma ve duyusal hassasiyet öyküsü
-
Toplumsal cinsiyet duyarlılığı
-
Maskelenmiş davranış analizleri
Deneyimli uzmanlar, semptomun altında yatan anlamı daha derinlemesine değerlendirebilir ve kişinin gerçekten ihtiyaç duyduğu desteği belirleyebilir.
Toplumsal Sonuçları Olan Bir Sorun
Geç tanı almak ya da yanlış tanı konulması, bireyin akademik yaşamından iş hayatına, ilişkilerinden benlik algısına kadar birçok alanda olumsuz etki yaratabilir. Bu nedenle sadece klinik değil, toplumsal adalet açısından da tanılama süreçlerinin eşitlikçi, kapsayıcı ve duyarlı olması gerekir.
Kendinizde AuDHD Olduğundan Şüpheleniyorsanız
İşte kendi AuDHD kimliğinizi keşfetmek için atabileceğiniz bazı adımlar:
✦ Resmi Değerlendirme Yaptırın
Otizm ve DEHB tanılarında deneyimli bir nörolog, psikiyatrist veya klinik psikolog ile görüşün.
✦ Nöroçeşitliliği Onaylayan Terapistler ile Çalışın
Bu uzmanlar yalnızca teşhis koymakla kalmaz, aynı zamanda kişiye özel destek sistemleri de geliştirebilirler.
✦ Tarama Testlerini Kullanın
AQ (Autism Spectrum Quotient) ve ASRS (Adult ADHD Self-Report Scale) gibi tarama araçları başlangıç için fikir verebilir. Ancak, bunlar bir tanı yerine geçmez.
✦ Topluluklara Katılın
Instagram, Reddit ve Facebook gibi sosyal platformlarda nöroçeşitlilik temalı topluluklar, hem bilgi edinmek hem de destek almak için iyi kaynaklardır.
AuDHD’li Bireyleri Destekleme Yolları
AuDHD’li bireylerin ihtiyaçları standartlardan farklı olabilir. Onlara destek verirken aşağıdaki noktalar dikkate alınmalıdır:
1. Duyusal Destek
-
Gürültü önleyici kulaklık
-
Sessiz alanlar
-
Işık yoğunluğunu ayarlama
2. Yönetici İşlev Desteği
-
Günlük rutin oluşturma
-
Takvim, zamanlayıcı kullanma
-
Görevleri küçük parçalara ayırma
3. Sinir Sistemi Düzenleme
-
Meditasyon
-
Nefes egzersizleri
-
Fiziksel aktivite
4. Güçlü Yönlerine Odaklanma
-
Görsel-uzamsal beceriler
-
Yaratıcılık
-
Detaylara odaklanabilme
-
“Özel ilgi” alanlarını destekleme
5. Nöroçeşitliliği Onaylayan Dil Kullanımı
“Bozukluk” yerine “farklılık”, “normal” yerine “nörotipik” gibi terimlerin tercih edilmesi, destekleyici ve kapsayıcı bir yaklaşım sağlar.
Sonuç: AuDHD Farkındalığı Artıyor
Otizm ve DEHB’nin birlikte görülebileceğine dair farkındalık, hem bireylerin öz-farkındalığını artırmakta hem de hizmet sağlayıcıların bakış açılarını yeniden şekillendirmektedir. AuDHD kavramı, yalnızca bir tanı değil, aynı zamanda bir kimliktir. Bu kimliğin farkına varmak ve bu bireylere yönelik kapsayıcı hizmetler geliştirmek, gelecekte daha sağlıklı birey-toplum etkileşimleri sağlayacaktır.
Kaynakça
-
Leitner Y. (2014). The co-occurrence of autism and attention deficit hyperactivity disorder in children – what do we know? Frontiers in Human Neuroscience, 8, 268. https://doi.org/10.3389/fnhum.2014.00268
-
Matson JL, Rieske RD, Williams LW. (2013). The relationship between autism spectrum disorders and attention-deficit/hyperactivity disorder. Research in Developmental Disabilities, 34, 2475-2484. https://doi.org/10.1016/j.ridd.2013.05.021
-
Rommelse NN, et al. (2010). Shared heritability of ADHD and ASD. European Child & Adolescent Psychiatry, 19(3), 281–295. https://doi.org/10.1007/s00787-010-0092-x
-
Ronald A, et al. (2008). Evidence for overlapping genetic influences on autistic and ADHD behaviours. J Child Psychol Psychiatry, 49, 535–542. https://doi.org/10.1111/j.1469-7610.2007.01857.x
-
Sokolova E, et al. (2017). Causal and Mediation Analysis of ADHD and ASD. Journal of Autism and Developmental Disorders, 47(6), 1595–1604. https://doi.org/10.1007/s10803-017-3083-7
-
Taurines R, et al. (2012). ADHD and Autism: differential diagnosis or overlapping traits? ADHD Atten Def Hyp Disord, 4, 115–139. https://doi.org/10.1007/s12402-012-0086-2